Les conditions de prise en charge et de remboursement d’une abdominoplastie par la sécurité sociale
L’abdominoplastie peut être réalisée dans un objectif esthétique ou réparateur. Ce caractère détermine directement son éligibilité à un remboursement par la Sécurité sociale. En effet, seuls certains critères médicaux bien précis, tels qu’un tablier abdominal invalidant ou une hernie de la paroi, ouvrent droit à une prise en charge. Voici un aperçu complet des situations dans lesquelles un remboursement est possible et des démarches indispensables pour l’obtenir.
Quels sont les critères de prise en charge par la Sécurité sociale pour une abdominoplastie ?
Le remboursement d’une abdominoplastie n’est pas systématique. L’Assurance Maladie ne prend en charge l’intervention que dans certains cas précis, lorsque des critères médicaux sont clairement établis. Le plus déterminant est la présence d’un tablier abdominal qui recouvre partiellement ou totalement le pubis, car cette situation peut entraîner une gêne fonctionnelle réelle. Ce constat est d’abord posé par le chirurgien, puis confirmé par le médecin-conseil de la CPAM après examen du dossier du patient.
D’autres situations ouvrent droit au remboursement d’une abdominoplastie
- Une hernie de la paroi abdominale (ombilicale ou de la ligne blanche).
- Des séquelles importantes après chirurgie bariatrique, en présence d’un tablier cutané invalidant.
À l’inverse, un simple diastasis post-grossesse (écartement des muscles grands droits) ne suffit pas à obtenir un remboursement, sauf s’il existe une hernie associée ou un excès cutané majeur.
Quelles sont les démarches pour obtenir un remboursement d’une abdominoplastie ?
L’abdominoplastie peut bénéficier d’un remboursement uniquement lorsqu’elle est pratiquée pour des raisons médicales bien précises, essentiellement la présence d’un tablier abdominal invalidant ou d’une hernie.
Une demande d’entente préalable est obligatoire pour obtenir l’accord de la CPAM. Si la prise en charge est validée, les frais chirurgicaux essentiels sont couverts, mais les dépassements d’honoraires et certains soins annexes restent souvent à charge.
Le rôle de la mutuelle est donc déterminant pour réduire ce coût et permettre une prise en charge optimale.
Voici les étapes pour obtenir le remboursement d’une abdominoplastie
- Consultation préopératoire : le chirurgien établit un diagnostic et remplit une demande d’entente préalable.
- Transmission à la CPAM : le dossier est envoyé électroniquement ou par courrier.
- Instruction : en l’absence de réponse sous 15 jours, la demande est considérée comme acceptée.
- Convocation éventuelle : le médecin-conseil peut convoquer le patient pour confirmer la présence du tablier abdominal ou de la hernie.
En cas de refus, la chirurgie est requalifiée comme purement esthétique, donc sans aucun remboursement.
Quels sont les frais pris en charge par la sécurité sociale pour une abdominoplastie ?
Lorsque l’abdominoplastie est reconnue comme chirurgie réparatrice, la Sécurité sociale couvre les dépenses selon les tarifs conventionnels habituels. Cela comprend :
- L’acte chirurgical lui-même.
- Les frais d’hospitalisation associés.
Les honoraires dépassant le tarif de base du chirurgien ou de l’anesthésiste ne sont pas remboursés par l’Assurance Maladie. Ces frais peuvent toutefois être réduits si le patient dispose d’une mutuelle offrant des garanties renforcées.
Chirurgie du ventre remboursé : le reste à charge pour le patient
Même lorsque l’abdominoplastie est reconnue comme médicalement justifiée, certains frais secondaires demeurent généralement à la charge du patient. Il s’agit notamment des dépassements d’honoraires, qui varient selon les praticiens, ainsi que des prestations de confort, comme la chambre individuelle. Les gestes purement esthétiques associés, tels qu’une liposuccion réalisée simultanément, ne relèvent pas non plus du remboursement.
À ces coûts peuvent s’ajouter divers frais annexes, tels que la gaine abdominale post-opératoire (parfois partiellement remboursée par la mutuelle sur prescription), les soins infirmiers à domicile (soumis à certaines conditions) ou encore le drainage lymphatique, pris en charge uniquement lorsqu’une indication thérapeutique est reconnue. Le reste à charge peut donc considérablement varier d’un patient à l’autre selon les garanties de sa complémentaire santé. Il est donc essentiel de vérifier son contrat en amont de l’intervention afin d’anticiper le coût réel.
Quelle prise en charge pour une abdominoplastie suite à de multiples grossesses ?
Le fait d’avoir eu plusieurs grossesses ne permet pas, à lui seul, un remboursement. La validation dépend toujours de la présence d’un tablier abdominal ou de complications associées.
La chirurgie du ventre (abdominoplastie) peut-elle être remboursée après une césarienne ?
Si la cicatrice provoque un excès cutané formant un tablier, une rétraction douloureuse ou d’autres séquelles fonctionnelles, la CPAM peut accorder une prise en charge après confirmation médicale.
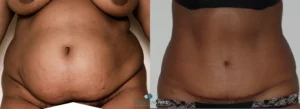
Découvrez les résultats avant après d’une abdominoplastie
